林軒任醫師(以下簡稱林):在我們的第41集、42集、43集有介紹過一個脫離洗腎的黃先生,當時黃先生腎臟變差,之後切片為紅斑性狼瘡。那最近又有個年輕人來到我這裡,因為腎病症候群而切片是狼瘡。我發現在20到50歲這個族群的人,不少生病之後的起因,後來查起來是狼瘡。假如聽到這裡,還不大瞭解腎病症候群的聽眾們,可以回去看看蛋白尿系列。
大家聽到這可能會覺得:「紅斑性狼瘡有聽過,但什麼是紅斑性狼瘡?狼瘡會造成腎臟不好以外,又有什麼影響呢?」所以我們邀請到林口長庚蔡昀臻醫師來到節目上!
蔡昀臻醫師(以下簡稱蔡):哈囉大家好!林醫師好!我是風濕過敏免疫科蔡昀臻醫師。
林:相信很多人都看過蔡醫師的粉專,可以請蔡醫師自我介紹一下嗎?
蔡:我本身在林口長庚醫院服務,現在有經營Facebook的粉絲專頁,我的名稱是「蔡昀臻醫師」,如果真的不知道的話,可以上林口長庚的掛號網站,找到一個女生的蔡醫師,應該就是我。另外我在粉專裡面會分享一些風濕過敏免疫相關的小知識,還有我的生活記錄,有興趣的朋友歡迎追蹤一下。
林:想要先問一下蔡醫師,很多人都聽過狼瘡,我在介紹腎病症候群的時候,都會以狼瘡為例子,究竟什麼是紅斑性狼瘡呢?
蔡:紅斑性狼瘡這個疾病,大家看字面上的意思,感覺好像是皮膚相關的疾病對不對?其實那不是單純是一個皮膚疾病,它的英文名稱叫做Systemic Lupus Erythematosus (SLE),是一個全身性的疾病,它是一種自體免疫疾病,也就是說,我們的免疫系統出了一些問題,對我們自己身體的組織跟器官產生一些攻擊,可以影響身體各個部位,包括皮膚、關節、腎臟、心臟、肺部甚至神經系統。
至於狼瘡有非常多的名稱,為什麼會選Lupus這個名稱,有人覺得說他臉上的紅斑,像狼一樣又急又快又狠,但是當症狀都沒有發生的時候,可能狼瘡就已經住在你體內了。所以他又是那麼偷偷摸摸,我們就說它非常狡猾存在著。所以他其實本來就在我們體內,只是說某個時間會像野狼一樣,跑出來咬你的某些器官。
很多病人會問:「為什麼我會得到狼瘡?那我之後會痊癒嗎?還是說我之前就有狼瘡呢?」說實話,狼瘡最常見的還是他已經隱藏在體內很久,只是你不曉得,當你壓力一大,或是最近有一個感冒,他可能在你身體狀況最弱的時候,這些自體免疫的疾病就爆發開來。

林:哪些人比較容易得狼瘡呢?是有家族史的人嗎?
蔡:第一個當然是林醫師提到的家族遺傳,其實是非常重要的一個點,比如說你的媽媽、阿姨、姐妹有這些問題的人,比較容易得到狼瘡。另外就是女性,這個要非常注意,尤其是年輕女性。我們臨床上常常會遇到一些case,是在學校做檢查的時候所發現的,因為學生會做體檢,驗尿驗到有蛋白尿。你可能想說小女生為什麼會有蛋白尿?難道是像女生常見的一些泌尿道感染而已嗎?還是有其他的疾病?或者說有些人抽血,只是單純的驗白血球、紅血球、血小板,可能發現白血球、紅血球、血小板,跟其他血球相比起來是異常的。
狼瘡跟種族也有關係。亞洲其實相對少一點,像非洲裔、歐洲裔的人,會比較多一點。
有些病人跟藥物有關係,我們有一種狼瘡叫做藥物誘發的狼瘡,它會很像紅斑性狼瘡的一些症狀。另外還有一些是跟感染有關係,長期暴露在陽光下,也有可能會誘發狼瘡。
林:剛有提到健檢發現,像我們腎臟科經常遇到病人拿健檢報告來,剛有提到血球,是說白血球、紅血球或血小板,三條血項會太高還太低嗎?還是血球分佈有問題?
蔡:剛開始可能是以低為表現,因為血球會受到這些狼瘡的抗體攻擊,造成狼瘡的血球全部下降,當然有一些比較嚴重的患者,他很容易感染,那感染的狀態下,有可能血小板、紅血球跟白血球的變化又不太一樣,但最常在體檢發生的,還是以血球下降為主。

林:假如有些病人發現某個親戚有狼瘡,你自己可以審視一下是不是年輕的女性,或是你有沒有發現一些異常,甚至有些人是藥物發現的。
那這個就不得不問到,狼瘡會有哪些症狀?
蔡:狼瘡的症狀其實是全身性的,早期我們說紅斑性狼瘡,所以病人都會說:「醫生你確診我是狼瘡,但是我臉上並沒有紅斑?」
紅斑性狼瘡的症狀,其實是多型多樣的,我們都說他是千變女郎,皮膚紅疹不只在臉上,其他部位比如說軀幹、手腳都有可能出現,尤其是太陽會照射到、衣服穿比較少的部位,是最常見的。所以如果你穿短袖,手臂被照射到,也會出現一些紅斑的症狀。假設你的紅斑是無法好好的解釋,而且反覆發生的話,就要來醫院做一個檢查。
第二常見的是關節疼痛跟腫脹,比如說我沒有搬重物,最近也沒有過度使用我的關節,為什麼我的關節會痛、會腫,會不舒服?甚至有些比較嚴重的病人,手可能會有變形的情況,難道我是類風濕嗎?其實不一定,可能你是紅斑性狼瘡的病人。
另外就是腎臟受損,大家知道學校會體檢,甚至工作的時候也會做體檢,這些都要驗尿,如果你的尿檢出現異常,像是血尿、蛋白尿的情形,尤其是蛋白尿,就要非常小心,因為有可能你的腎功能有可能出現問題。
接下來大家比較容易忽視的是心臟跟肺部的受損,因為心臟的受損可能會是心肌發炎,心肌發炎其實非常難診斷,通常以發燒為表現,可能做超音波、X光發現心臟好像有一些腫脹,旁邊心包膜有些積水,大概只能看到這些,也沒辦法做切片,所以心臟的檢查其實非常難做。
接下來就是一些肺部受損的情形,有些患者來到門診,第一個症狀是喘,他就說以前走三、四層樓可能才會不舒服,現在好像爬一層需要換氣休息一下,來到診間發現沒有辦法完整說完一句話。像有心臟跟肺部受損的情況,我們也要擔心有沒有可能是紅斑性狼瘡的表現。
最後一個要提到的是一個很有特色的表現,我們叫做神經受損。神經受損除了手麻腳麻的症狀以外,最常見的是中樞神經。中樞神經就是我們的大腦出現異常,最常見的症狀第一個是癲癇,第二個是Psychosis,就是他好像有一點人事時地物搞不太清楚,然後好像有一點情緒上的異常,瘋瘋的這樣子。旁人可能覺得奇怪,這個人最近是受到什麼樣的壓力嗎?怎麼會有情緒上的改變,或是易怒之類的,這可能都跟紅斑性狼瘡所造成的中樞神經受損有關係。所以有的時候不要評判,覺得對方是不是精神狀態有問題,其實要小心,他是不是存在自體免疫疾病的問題。
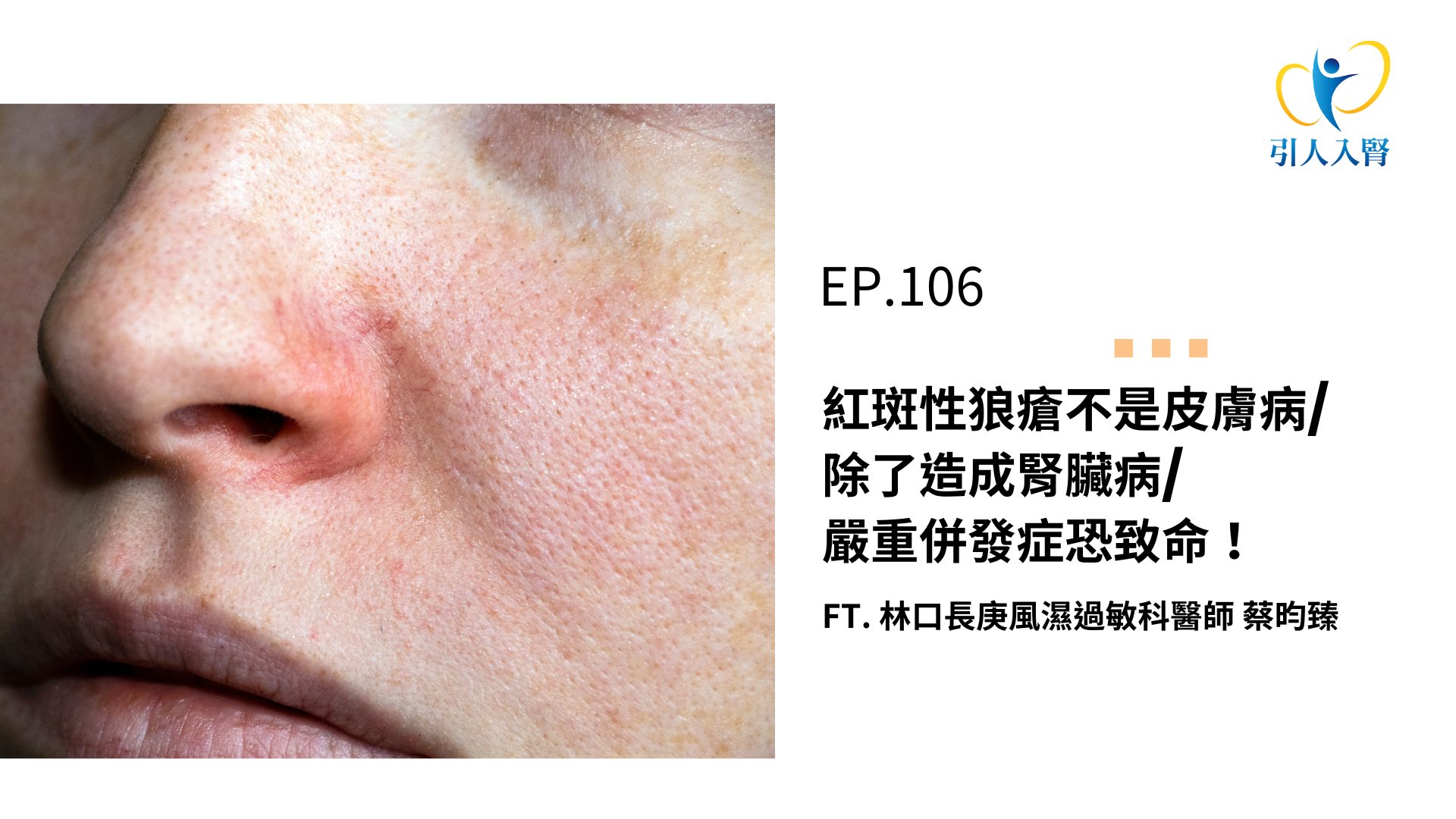
林:這樣聽起來幾乎從頭到腳都會受到影響!剛有提到紅斑的部分,俗稱叫蝴蝶斑,就是兩邊很對稱性的蝴蝶,除此之外還有其他特色嗎?像是痛、紅腫、癢?
蔡:皮膚黏膜的表現,其實在早期診斷紅斑性狼瘡的時候,我們有幾種表現是最典型的,第一個就是臉上的蝴蝶斑,我們叫做Nasola barefold,就是法令紋的地方,反而會沒有斑、沒有紅,就跟我們一般的酒糟那些不太一樣。有的病人會紅、會癢,甚至皮膚會變得比較厚,因為他的皮膚,受到免疫系統的攻擊,所以皮膚也會稍微變得厚厚的、粗粗的。
比較麻煩的像最近因為Covid-19的關係,規定來到醫院一定要戴口罩,所以你就很難叫病人把口罩拿下來,有的時候我會跟他講說:「你先不要講話,暫時拿下來給我看一下。」因為這個非常典型的症狀,如果看起來懷疑是的話,分數又再加上去了。
但這是很典型的表現,代表不是每一個人都有,最常表現的第一個是蕁麻疹,這還蠻常見的,接下來有一種叫做圓盤性的紅斑,他的身上可能會有一個像硬幣一樣大小的紅斑,不管是在臉上、脖子上,甚至在手臂上,這些陽光會暴露到的地方,可能會有這種圓盤形的紅斑,他也是一樣粗粗的,然後會癢,甚至有些病人會有一點疼痛感。
接下來黏膜的部分會在口腔,因為這也算皮膚的一部分,口腔可能會有嘴破,所以有時候我們會問病人最近嘴破的頻率有多高,並請對方掀開讓我看一下嘴破情形。
林:所以聽起來蝴蝶斑或許是典型症狀,但是假如你有蕁麻疹,或光照的地方出現紅斑、嘴巴常常破掉,這也有可能是皮膚的表現。
蔡:對,沒錯。
林:那剛剛提到關節的部分,像我知道類風濕關節炎,就是手指節的部分會痛,那紅斑性狼瘡發生在關節處,會有哪些特定的關節比較明顯嗎?
蔡:紅斑性狼瘡發生的關節沒有特定的位置,手關節、大關節、小關節,其實都有可能發生,甚至在嘴巴這個地方的顳顎關節,都有可能會發生。當然這些都不是最典型的,因為最典型的像顳顎關節炎,或者是類風濕關節炎常見的掌指關節,這些當然在類風濕是很典型,但是紅斑性狼瘡會跑來跑去,不典型。
但是他跟類風濕關節炎,跟退化性關節炎,還有痛風關節炎怎麼區分呢?最重要就是紅斑性狼瘡的關節,不會有骨頭破壞的情況,就是關節腫脹、疼痛,但是骨頭不會像痛風結晶會侵蝕骨頭。那類風濕關節炎的抗體,會去侵蝕骨頭、軟骨這些。退化性關節炎可能會長骨刺、會變形,久了之後也會有一些磨損的痕跡。
紅斑性囊瘡的關節炎,跟上述都不太一樣,所以它關節會腫脹,甚至會有肌腱發炎,或者手指頭的變形,但是它的骨頭不會被破壞,我們叫做non-erosive的authorities,就是非破壞型的關節炎。

林:最後要問一個蠻重要的問題,假如強烈懷疑自己有紅斑性狼瘡的症狀,我們到底要怎麼診斷會比較好呢?會做哪些檢查?
蔡:那因為表現是非常重要的,所以我會建議病患先針對自己的表現去做檢查,當然是最重要的第一步,假設你真的疑似有紅斑性狼瘡,我就會建議來到風濕科的門診做評估。在風濕科門診裡面,會做抽血、驗尿還有照X光。抽血的部分,除了剛剛講的白血球、紅血球、血小板可能會異常以外,我們會抽一些免疫力的指數,一個最常見的我們一定會抽ANA,叫做抗核抗體,甚至外面有些體檢單位,他會把ANA當做篩檢的工具。假設你ANA抗核抗體有陽性,就會建議看免疫科,認為可能有紅斑性狼瘡。
但這句話我覺得對一半,畢竟ANA會出現在正常人身上,有很多正常人甚至老年人,ANA的比例有更高一點點,所以說假如你ANA陽性,也不要太緊張,你需要做的事就是來到風濕免疫科,讓醫生幫你做後續的檢查。
因為ANA是一個大家族,有些會致病,有些不會,所以來到醫院檢查之後,我們就會來分看看,你是不是有紅斑性蟎蟲相關的抗體。
接下來有一些抗體也很特別,比如說dsDNA,它是抗細胞核裡面的DNA的抗體,這種也是跟紅斑性狼瘡有特殊相關。
另外還有一種叫做史密斯抗體,如果陽性的話,在紅斑性狼瘡診斷上是大大加分。
除此之外,還有一些跟凝血功能有關的抗體,叫做抗磷脂自體抗體,會影響我們的血管的阻塞、還有凝血功能。
所以假設你來到門診,你會發現說醫生怎麼幫我抽那麼多血!這是病患最常見的問題,覺得為什麼要做這麼多檢查!大家其實不要太擔心,抽這些血真的是為了協助診斷紅斑性狼瘡。
接下來需要驗尿,剛剛前面其實提過蠻多次,就是要看看有沒有蛋白尿、血尿的情況。
最後我們可能會簡單照X光,主要是照胸部X光,要看有沒有肺臟積水,胸肋膜增厚的情形,甚至看一下心臟的大小是否OK。如果有心臟比較肥大的情況,我們就要看一下它到底裡面是積水,還是單純的心臟肥大。
我臨床上就遇到一個case,一位年輕女性才20幾歲,她沒有心血管疾病的家族史,但是心臟看起來就是肥大,後來才診斷是紅斑性狼瘡,但是他前面那一些關節痛啊、皮膚疹、蛋白尿全部都沒有,所以做這些檢查,對病患來說其實非常重要。
林:講到這個,我想問比較偏臨床的問題,因為在臨床上抗核抗體ANA,有時候會是寫1:160,或者是稍微高一點點,但是像剛剛說的dsDNA,看起來是沒有的。我們腎臟科也會幫腎病症候群的患者抽一大堆自體免疫,但是這群人有時候補體系統C3、C4,或者是免疫球GAM都沒有太特別高的情況之下,假如他一等親裡面有紅斑性狼瘡,我們會多做哪些事情去診斷呢?
蔡:因為ANA的比例有1:80、160、320、600、1280,診斷的方式蠻多種,以前我們早期念書的時候,會說裡面符合四項嘛,但在2019年風濕病的協會,在歐洲、在美國,有改變診斷標準,但是這個診斷標準,其實只是一個建議,也不一定要用這個標準,只是我們可以做一個參考。所以現在新的診斷標準出來,也可以用舊的,沒有問題。
那我們來看一下新的他怎麼講,第一個就是如果你有發燒,分數也會大加分,再來就是血液的檢查,就剛剛講我們的血球,有沒有腫血的情況,以及神經學的一些症狀。然後皮膚黏膜的症狀,還有胸部X光,有沒有心臟的問題,有沒有肺部的問題,關節的問題。接下來就是腎臟的問題,甚至有些人要做到腎臟切片。
那剛剛林醫生有提到抽血報告全部都陰性,怎麼辦才好?那這情況就是因為補體蛋白不一定會低,假設現在懷疑是紅斑性狼瘡,但是他的疾病活動度不高,也就是嚴重度不高的時候,他的C3 C4當然有可能正常。另外剛剛講到DSDNA就是DNA抗體,其實也是,當他疾病活動度高的時候,比較有可能會高起來,不然平常就會像病患來到門診,長期追蹤的,大部分的人都是正常的,就不用太擔心這個問題。
所以其實診斷不是只有靠抽血,就是前面講的那一些症狀,其實就非常重要,最常見臨床的情況就是,他都沒有完全符合,就差那麼一步,就可以診斷紅斑性狼瘡,所以我們只會寫說疑似狼瘡。其實真的是靠醫生的經驗,就像林醫師覺得他就是狼瘡,但是沒有最明確的數據、抽血的報告,無法跟對方說你就是紅斑性狼瘡。
但是我會建議,當病人的症狀很像的時候,我們還是會當做狼瘡比較早期的治療,用一些副作用比較低的藥物,讓他控制比較穩定,不要讓疾病發作起來。
所以我們在風濕病裡面很麻煩,我們常跟病人說懷疑是什麼什麼,病人就會覺得:「醫生你是不是蒙古大夫啊?你會不會診斷啊?」其實並不是這樣,「疑似」就是把你納入候選人,就是你還沒有確診,但是你很像,所以你必須要小心,以免你被確診。代表你的免疫系統已經開始作亂,但是沒有作亂到嚴重的地步。

林:那狼瘡會如何治療呢?需要終身吃藥嗎?
蔡:這個問題其實也很重要,畢竟有些病患來自免疫科門診,他就會說:「醫生我知道癌症把癌細胞處理掉就好,不用再治療。」甚至很多重大傷病也不是終身的,那這種自體免疫疾病,也是這樣子嗎?
其實我會這樣說:「嗯,很可惜,自體免疫疾病會陪伴你一輩子。」照理來說,你是需要終身治療的。但這個也要考慮到風土民情,因為我們的準則這樣寫,但是病人真的會這樣照做嗎?他反而不再去門診追蹤,因為他會覺得醫生每次去都叫我吃藥,那我就不要看了。
其實我建議,當醫生覺得你需要用藥時,比如說疾病活動度比較高的時候,甚至影響你的生活,這個時候就必須服藥了,以免變得更嚴重。
治療方面,我們會先從比較低劑量,甚至副作用比較少的藥物開始,當然比較特別的就是紅斑性狼瘡,現在沒有一個絕對好的治療藥物,像類風濕性關節炎,現在有很多好的生物製劑可以使用,但紅斑性狼瘡其實是要看狀況,
因為紅斑性狼瘡從頭到腳都可能影響到,所以如果單純只是皮膚上的問題,可以使用像是奎寧來做治療。奎寧是紅斑性狼瘡一個很基本的藥物,接下來如果控制不好,我們就可能使用類固醇,但類固醇一樣從低劑量先開始使用,如果是比較嚴重的患者,就必須要用到高劑量類固醇,甚至使用脈衝治療,這個是比較辛苦的部分。
現在當然有一些對於紅斑性狼瘡腎炎的病人,有一些新藥可以使用,像是口服的MMF,還有生物製劑balimum,這個藥物也是紅斑性狼瘡,現在比較新型的治療方法。
林:剛有提到類固醇,我覺得很多病人都覺得類固醇很可怕,假如遇到抗拒使用類固醇的病人,你都會怎麼讓對方接受呢?
蔡:我會這樣跟他說,因為你的基本藥物,並不是只有類固醇,其實奎寧很重要,那類固醇為什麼會加上去給你,是因為我要救你的命。因為如果提到一些臨床上的case,就知道紅斑性狼瘡真的大發作的時候,真的來得快,性命可能就沒了,甚至我們手上也有不少年輕病人,可能10幾20歲就過世了。
類固醇的確會有些副作用存在,但是當你的藥物減量,或你不使用這個藥物的時候,有些副作用就可以減少,甚至是可逆的,像這樣狀況下我就會建議你要用藥,因為我在救你的命,畢竟如果你現在沒有使用這樣藥物,有時候真的就是幾天的事情,比較久可能幾個禮拜,你可能就跟著上帝走。所以我會跟他講嚴重的狀態,而且我們是真的是要救他。
那副作用部分,當然我們要小心,畢竟使用類固醇高劑量的時候,最可怕的副作用,我覺得還是以感染為主,有些患者可能使用類固醇,就併發一些敗血症,這個真的是我們風濕科醫生,甚至在加護病房的醫生也很兩難,因為他需要用這個藥,但是又擔心他感染,所以就一定要做加護的治療,然後各個科別的醫生都一起合作,來治療這個患者。
林:剛剛有提到口服MMF跟生物製劑,像腎臟科會接觸到跟狼瘡相關的,就是狼瘡腎炎,有時候確診狼瘡腎炎以後,大部分還是會回風濕免疫科治療他的原發疾病。但有些時候其他數字在進步,可是蛋白尿爆表,例如說全蛋白尿本來1000,突然間衝到七八千,腎臟功能會急劇惡化,風濕免疫科就會建議做腎臟切片,看看他的狼瘡腎炎是哪一型(有分123456型)。
想問有哪一型可以用生物製劑,或健保給付的藥物嗎?
蔡:如果是你是1、2型的話,是不需要額外的免疫抑制治療,需要積極治療的其實是第3型,因為他可能很快就會變到第4型、第5型、第6型,那到了第6型其實也不用治療了。
第5型的時候其實也要考慮一下,因為第5型的時候,如果是合併有3跟4存在的時候,就要考慮類固醇,再加上免疫力調節相關的藥物,所以最重要的還是第3跟第4型可以使用。
第3型跟第4型目前的治療方法,像MMF這個藥物,以前沒有健保給付的時候,我們還是會使用類固醇跟脈衝治療,一個叫做Endoxan的脈衝治療。有健保給付的時候,其實也是第3跟第4型,那你就可以用健保局的條件申請這樣子的藥物。
有的人會問:「我一定要切片嗎?」畢竟健保條件就是你要切片,然後蛋白尿要高,要有證據。但剛剛有提到有些患者血球會低下,他可能血小板很低,那像這樣的情況怎麼辦?像這樣就要非常小心,其實還是有條件的,假設你是沒有辦法切片的病患,在風濕科醫學會有這樣子的條款,假設你不適合切片,就把理由寫出來,健保還是可以使用像口服MMF這樣的藥物。
林:假如大家對腎臟切片有一些問題的話,可以回去聽101集,也就是蛋白尿系列第6集,有跟大家分享腎臟切片是怎麼做的,需要注意什麼。
最後再請蔡醫師幫大家總結一下,紅斑性狼瘡要怎麼自我覺察,跟何時應該趕快就醫呢?
蔡:其實一般民眾對狼瘡的認識比較有限,可能有些人在新聞上聽過狼瘡,或是某某主播、某某藝人在年輕的時候得到狼瘡,可能有一些症狀,甚至死亡。其實很多人認為狼瘡是一個皮膚性的疾病,其實他是一個自體免疫疾病,而且是全身性的,會影響身體各個器官跟系統,尤其家族成員有人有紅斑性狼瘡,接下來你可能會出現一些不明原因的紅疹、關節疼痛、發燒、腎功能異常,就會建議大家要趕快找風濕科醫生,甚至找一些家醫科醫生、一般內科醫生,先做一個初步檢查,也是沒有關係的,重點是儘快就診就對了!
林:今天謝謝蔡醫師來到節目上,和我們分享了紅斑性狼瘡的基本知識!

讓我們培養腎利思維,擁有幸福人生喔! https://www.facebook.com/dr.eli.lin